Kot Tirozinemija tipa I je prirojena metabolična bolezen. Pojavi se zelo redko.
Kaj je tirozinemija tipa I?
The Tirozinemija tipa I spada v skupino tirozinemije. Prav tako nosi imena Hipertirosinemija tipa I ali hepato-ledvična tirozinemija. Redka prirojena metabolična bolezen prizadene enega od 100.000 novorojenih otrok. Dedujejo se na avtosomno recesivno. Zaradi okvare encima nastajajo škodljivi presnovni produkti med razpadom aminokisline tirozin. Pri tej bolezni prizadenejo predvsem ledvice in jetra. Pojav tirozinemije tipa I lahko opazimo že pri dojenčkih ali majhnih otrocih.
vzroki
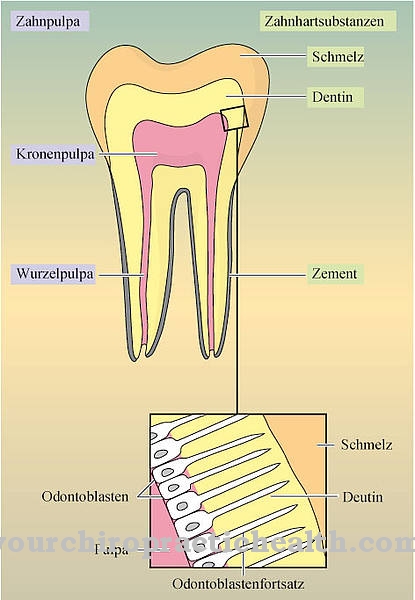
Tirozinemijo tipa I povzročajo mutacije na kromosomu 15. Ta mutacija povzroči pomanjkanje encima fumarilacetoacetazo (FAH ali FAA). Encim FAH katalizira oba končna produkta fumarno in ocetoocetno kislino kot del presnove tirozina. Zaradi mutacije pa nastajajo sukcinilacetoacetat, sukcinilaceton in maleil acetoacetat, ki poškodujejo celice v ledvicah, jetrih in možganih.
Poleg tega funkcionalno delovanje encima 5-aminilevulinske kisline dehidrataza poslabša okvarjeni presnovek sukcinilaceton. To ima za posledico poškodbe živcev in vodi do napadov, ki so podobni porfiriji. Gen FAH, ki ga bolezen prizadene, je sestavljen iz 35.000 baznih parov. Poleg tega je kodirana mRNA iz 1260 baznih parov. Najpogostejša mutacija, ki se pojavi pri tirozinemiji tipa I, je izmenjava nukleozidnega gvanina za nukleozid adenozin, zaradi česar se mRNA nepravilno razplete.
Simptomi, težave in znaki
Pri tirozinemiji tipa I je pomembno razlikovati med akutno in kronično obliko. Če se pojavi najzgodnejša oblika, se to zgodi 15 dni do 3 mesece po rojstvu prizadetega otroka, pri čemer pride do nekroze jetrnih celic in odpovedi jeter. Bolni dojenčki trpijo zaradi zlatenice, driske, bruhanja, edema, ascitesa, hipoglikemije in krvavitve v predelu prebavil. Zastrupitev s krvjo (sepsa) je strašen zaplet.
Akutna odpoved jeter je prva manifestacija tirozinemije tipa I pri približno 80 odstotkih vseh otrok z boleznijo. Kronična oblika vodi sčasoma do okvare jeter in ciroze. Poleg tega obstaja povečano tveganje za karcinom jetrnih celic. Ta bolezen se ponavadi pokaže med 15. in 25. mesecem.
Tudi ledvice so poškodovane zaradi tirozinemije tipa I. To je opazno po odpovedi ledvičnih tubulov. Poškodbe ledvičnih teles in tudi okvara ledvičnih funkcij so v okviru možnih. Pojavijo se lahko tudi ledvična tubularna acidoza in povečane ledvice.
Tirozinemija tipa I povzroča tudi nevrološke poškodbe. Prizadeti otroci trpijo zaradi zvišanega mišičnega tonusa, bolečih nenormalnih občutkov, povečanega srčnega utripa in črevesne ovire. Po kratkem obdobju okrevanja se paraliza razširi na celotno telo.
Diagnoza in potek bolezni
V Nemčiji je raven tirozina v krvi določena kot del presejanja novorojenčkov. Vendar pa je le 90 odstotkov vseh bolnih otrok mogoče identificirati s to metodo. V preostalih 10 odstotkih se raven aminokislin poveča šele kasneje. V ZDA je mogoče določiti tudi sukcinilaceton, 5-aminolevulinsko kislino in metionin.
Kot del prenatalne diagnoze lahko sukcilaceton določimo iz krvi popkovine z izvajanjem punkcije popkovine. Druga možnost je določiti aktivnost encima FAH znotraj horionskih celic ali amniocitov. Ker je tirozinemija tipa I zelo redka bolezen, je malo mogoče reči o dolžini bolezni. Če se zdravljenje dodeli zgodaj, je prognoza običajno pozitivna.
Zapleti
Tirozinemija tipa I je zelo resna bolezen, ki v najslabšem primeru lahko privede do smrti otroka. V mnogih primerih otroci umrejo nekaj tednov ali mesecev po rojstvu. Nadaljnji potek je zelo odvisen od natančnosti resnosti bolezni.
Prizadeti trpijo zaradi akutne jetrne odpovedi in s tem zlatenice ali hude driske. Bruhanje ali močne krvavitve v želodcu ali črevesju se pojavijo tudi zaradi tirozinemije tipa I in zelo negativno vplivajo na bolnikovo kakovost življenja. Zaradi tega večina otrok umre tudi zaradi odpovedi jeter.
Poleg tega se pojavlja povečan pulz in različni nenormalni občutki. Črevesna obstrukcija se lahko pojavi tudi kot posledica tirozinemije tipa I in v najslabšem primeru privede do bolnikove smrti. Zdravljenje tirozinemije tipa I se izvaja s pomočjo zdravil in kirurških posegov.
Splošnih napovedi o nadaljnjem poteku bolezni ni mogoče. Vendar je življenjska doba prizadetih bistveno omejena. Starši in sorodniki prizadetih otrok trpijo tudi zaradi hudega psihološkega stresa, zato potrebujejo tudi psihološko zdravljenje.
Kdaj morate iti k zdravniku?
Pri tirozinemiji tipa I je prizadeta oseba odvisna od zdravnikovega zdravljenja. Ta bolezen se ne more zaceliti, zato je zdravljenje z zdravnikom vedno potrebno. Ker je tirozinemija tipa I genetska bolezen, je treba gensko svetovanje izvesti, če želite imeti otroke, da se bolezen ne ponovi. Ob prvih znakih in simptomih bolezni se posvetujte z zdravnikom.
V primeru tirozinemije tipa I se je treba obrniti na zdravnika, če bolnik trpi zaradi driske, bruhanja in zlatenice. Poleg tega k bolezni lahko prispeva tudi krvavitev v predelu želodca. Parazitični občutki ali povečan srčni utrip lahko kažejo tudi na bolezen. Tirozinemijo tipa I lahko diagnosticira pediater ali splošni zdravnik. Nadaljnje zdravljenje je odvisno od natančnosti resnosti simptomov. V mnogih primerih ta bolezen tudi skrajša življenjsko dobo prizadetih.
Terapija in zdravljenje
Zdravilo NTBC (nitisinon) se uporablja za zdravljenje tirozinemije tipa I. Encim 4-hidroksifenilpiruvat dioksigenaza blokira nitisinon. To prevzame nalogo kataliziranja zgodnjega koraka razkroja znotraj presnove tirozina. Na ta način ni več na voljo substratov, ki tvorijo strupene presnovke. Zdravilo pozitivno vpliva na približno 90 odstotkov vseh bolnih dojenčkov in malčkov.
V fazi akutne odpovedi jeter se celo izboljša. Uspeh zdravljenja lahko preverimo z določitvijo količine sukcinilacetona. Vendar zdravljenje z zdravili ne more preprečiti razvoja karcinoma jetrnih celic. Kljub terapiji se včasih pojavi rak jeter. Drug pomemben del zdravljenja je posebna prehrana. Njegov cilj je v veliki meri preprečiti nastanek tirozina v telesu. Za prehrano otroku dajemo hrano, ki ne vsebuje niti tirozina niti fenilalanina.
Prav tako je veliko kalorij. Zaradi visoke prehranske vrednosti je mogoče preprečiti katabolične razmere. Poleg tega tirozina v zunanjem dovodu ni več mogoče sprostiti v telo. Po tej posebni dieti otrok dobi normalno hrano, ki vsebuje malo tirozina in fenilalanina. Obroki se delijo redno in v enakih količinah čez dan.
Druga možnost zdravljenja je presaditev jeter, ki se uporablja, kadar NTBC nima vpliva na bolnika, kar velja pri približno 10 odstotkih vseh otrok.
preprečevanje
Ker je tirozinemija tipa I dedna dedna bolezen, ni učinkovitih preventivnih ukrepov.
Porodna oskrba
V večini primerov imajo tisti, ki so bili prizadeti s tirozinemijo tipa I, na voljo le nekaj in običajno le zelo omejenih neposrednih nadaljnjih ukrepov. Zaradi tega se morajo v zgodnji fazi posvetovati z zdravnikom, da preprečijo nadaljnje zaplete ali pritožbe zaradi te bolezni. Samozdravljenja ni mogoče, zato se je treba ob prvih znakih ali simptomih obrniti na zdravnika.
V nekaterih primerih tirozinemija tipa I lahko privede do okužb ali vnetja sečil ali ledvic, zato je potrebno zdravljenje s pomočjo antibiotikov. Vendar bolezni ni vedno mogoče ozdraviti, zato lahko prizadeta oseba ostane sterilna tudi po operaciji.
Nadaljnji potek je močno odvisen od časa diagnoze, tako da splošna napoved običajno ni mogoča. Pričakovana življenjska doba prizadete osebe se s to boleznijo ne zmanjša. V nekaterih primerih je lahko koristno navezati stik z drugimi ljudmi, ki jih je bolezen prizadela, da bi izmenjali izkušnje in metode.
To lahko storite sami
Terapijo tirozinemije tipa I lahko podpremo s prehranskimi ukrepi. Priporočamo energijsko bogato prehrano, ki telesu zagotavlja vse pomembne aminokisline. Prilagoditev prehrane prepreči, da bi metabolizem mobiliziral tirozin iz mišičnega tkiva, kar pomeni, da se lahko presnova relativno hitro normalizira.
Prehrana mora biti sicer uravnotežena in enakomerna. Pomembna je dieta, pri kateri presnova ne preide v katabolično stanje. Zato je treba zaužiti čim več manjših obrokov, po možnosti enakomerno razporejene čez dan. Poraba mleka, mesa in jajčnih izdelkov mora biti močno omejena. Drug pomemben ukrep samopomoči je jemanje predpisanih zdravil, kot je nitisinon, po navodilih zdravnika.
Po presaditvi jeter je treba v prvi vrsti upoštevati zdravniška navodila. Priporočljivo je vsakodnevno uravnavanje teže in uživanje veliko zelenjave, rib in perutnine. Meso, mleko in mlečni izdelki naj vsebujejo čim manj maščob. Po presaditvi jeter se je treba čim bolj izogibati sadju in zlasti grenivkam. Poleg tega obstajajo splošna pravila ravnanja za čas po presaditvi jeter.

.jpg)


.jpg)


.jpg)








.jpg)