The Joubertov sindrom je značilna prirojena malformacija možganskega stebla, pa tudi ageneza (inhibicija malformacije, pomanjkanje pritrditve, na primer možganske palice, dodatek). Lahko obstaja tudi hipoplazija (nerazvitost) cerebelarnega glista. Bolniki, ki trpijo zaradi te avtosomno recesivne genetske okvare, med drugim kažejo nenormalno dihalno vedenje in ataksijo.
Kaj je Joubertov sindrom?

© Saškin - stock.adobe.com
Ljudje z Joubertov sindrom trpijo zaradi razvojnih motenj centralnega živčnega sistema in posledičnih funkcionalnih motenj. Medicinske raziskave so sporne glede tega, ali je treba to genetsko motnjo razvrstiti kot samostojno bolezen.
Prizadeti bolniki imajo različne simptome. Zaradi tega je končna diagnoza težavna. Za JB je značilna široka heterogenost genskih lokusov. Do zdaj je bilo ugotovljenih več genskih mutacij. Analiza mutacij je zelo obsežna.
vzroki
Joubertov sindrom spada v skupino primarnih ciliofacij. S to genetsko motnjo primarnega cilija ali bazalnega telesa se lahko pojavijo različne vrste razvojnih motenj. Kot posebni celični procesi cilija opravlja različne naloge. Delujejo kot senzorji za kemo, mehano in osmozo in so vključeni v številne signalne poti. Poleg tega zagotavljajo normalen razvoj organov.
Ohranjajo tkivno homeostazo osnovnih razvojnih procesov. Veliko število vključenih beljakovin tvori kompleksno mrežo z interakcijo. Če so poleg glavnih simptomov prizadeti še drugi organi, je JSRD (Joubertov sindrom, povezan s sindromom). Za to sekundarno bolezen so značilne nadaljnje manifestacije organov, ki vključujejo ledvice, jetra in oči.
Gre za genetsko heterogen sindrom. Zdravniki so ugotovili nepravilnosti v genu NPHP6 / CEP290 (kodiranje za nefrocistin-6) ali v genu NPHP8 / RPGRIP1L (kodiranje za nefrocistin-8). Ostale genske mutacije so MKS3, ARL13B, AHI1, CC2DA2, TMEM216 in INPP5E. Le nekaj bolnikov ima mutacije v NPHP4 in NPHP1.
Simptomi, tegobe in znaki
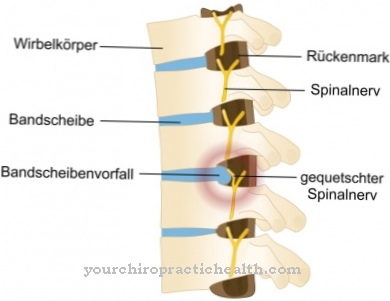
Patognomonična značilnost je "molarni zobni znak" (MTS), ki ga je mogoče določiti z uporabo "aksialnega T1-uteženega slikanja možganske magnetne resonance". Za to značilnost je značilna ageneza ali hipoplazija cerebelarnega glista ali cerebelarnega glista. Poleg tega je zadnja interpendikularna fosa (jama med možganskimi nogami) močno vlečena, možganska stebla pa imajo izrazito superiorno obliko zaradi nepravilnosti srednjega možganov.
Poleg MTS bolniki pogosto trpijo zaradi dihalnih motenj, ataksije, mišične hipotenzije in psihomotorne zaostalosti. 8 do 19 odstotkov prizadetih kaže postaksalno polidaktilijo (več prstov), šest odstotkov pa okcipitalno (meningo) encefalokelo, v kateri je zadnji del možganov izbočen.
Ta deformacija je bila prvič zabeležena leta 1969. Razširjenost je približno 1: 100.000, razmerje, ki kaže, kako redko se pojavi bolezen. Od prvega zdravniškega raziskovanja je bilo dokumentiranih samo sto primerov. Ker se ta genetska napaka pojavlja v različnih oblikah in različicah, zdravniki domnevajo več sprememb v genetiki.
Natančna anomalija še ni dokončno preverjena. Vendar se mutacija kromosoma X šteje za gotovo. Ta motnja se prenaša na podlagi avtosomno recesivnega dedovanja. Vključeni so manjkajoča vermis cerebelli (možganski žleb, cerebelarni črv), poškodba mrežnice in opazna šarenica.
Pogosto pojavljajo se simptomi in pritožbe med novorojenčkom nistagmus in nepravilni dihalni vzorci kot epizodna tahipneja in apneja. Majhni otroci lahko razvijejo hipotonijo. Z napredovanjem starosti se razvije neravnovesje in neenakomerna hoja (ataksija). Ti glavni simptomi so znani tudi kot motorni mejniki.
Bolniki imajo različne ravni kognitivnih sposobnosti in so lahko močno oslabljeni, lahko pa pokažejo tudi normalno raven inteligence. Možna je tudi okulo-motorna apraksija (motnja gibanja).
Za to genetsko napako so značilne kraniofacialne nepravilnosti, kot so velika glava, zaobljene in visoke obrvi, izrazito (štrleče) čelo, deformirana usta, ritmično gibljiv in štrleč jezik ter globoko postavljena ušesa. Občasni simptomi so nefroftiza, distrofija mrežnice in polidaktilija.
Diagnoza in potek bolezni
Diagnoza se postavi na podlagi prej naštetih značilnih mejnikov ataksije, hipotenzije, okulomotorne apraksije, odprtega vermis cerebellija po 18. tednu nosečnosti in zamude v razvoju. Poleg tega je na MRI, MTS (molarni zobni znak) narejen značilen nevroradiološki izvid.
Ta lastnost, znana kot molarni znak, je posledica nepravilnosti pastila in srednjega možganov, pa tudi hipoplazije drobnega možganskega črva. Diferencialne diagnoze se postavljajo na podlagi bolezni, tesno povezanih s JS, kot so JSRD (motnja, povezana s Joubertovim sindromom), Dandy-Walkerjeva malformacija (nepravilno oblikovan cerebelarni črv brez MTS), vrste 1 in 2 okulomotorne apraksije, ponto-cerebralna hipoplazija in atrofija, 3-c Sindrom, orofacio-digitalni sindromi II in III ter sindrom Meckel-Gruber.
Prva faza vključuje "panelno analizo naslednje generacije" genov JBTS5 (53 kodirnih eksonov), JBTS3 (26 kodirnih eksonov), JBTS6 (28 kodirnih eksonov) in JBTS9 (36 kodirnih eksonov). Gen JBTS4 je testiran na homozigotno delecijo s multipleksnim PCR. V fazi II se drugi geni JB analizirajo s PCR (postopek, ki podvoji genske sekvence v verigi DNK, odvisno od encima) in nadaljnjim Sangerjevim sekvenciranjem, odvisno od fenotipskih lastnosti, kar ustreza zmanjšanju frekvenc mutacije.
Da bi izključili kromosomska neravnovesja, izvedemo diferencialno diagnostično analizo SNP matrike. Če obstaja sorodnost ali če je v družini znanih več bolnih oseb, zdravniki opravijo pregled homozigosti s pomočjo vezavne analize v mikrosatelitskem markerju, s katerim se spoštuje gen, in kasnejšo gensko analizo z uporabo Sangerjevega zaporedja. Pri otrocih se odvzame od dva do deset mililitrov krvi EDTA kot diagnostični material, pri odraslih je od pet do deset mililitrov.
Primeren je tudi DNK ali tkivni material. I faza: Material genomske DNK se pregleda z obstojem podvajanj ali izbrisov s pomočjo kvantitativne analize gena NPHP1 z uporabo MLPA. Zelo majhne količine DNK v genomu se pregledajo za brisanje in podvajanje posameznih eksonov (genskih segmentov). II. Faza: Do sedaj identificirani kodirani eksoni genov se ovrednotijo s frekvencami naslednje generacije. Mesta za spajanje so obogatena s hibridizacijo sonde.
Zapleti
Joubertov sindrom povzroči, da večina bolnikov trpi za različnimi težavami. To ponavadi vodi do kratke starosti, motenj dihanja in nadalje do zaostajanja. Tudi duševni razvoj otroka je lahko omejen. Težave pri dihanju lahko privedejo tudi do pomanjkanja sape, ki ga je vsekakor treba zdraviti.
Ni redko, da starši te osebe trpijo zaradi hude depresije ali drugih psiholoških motenj. Bolniki kažejo tudi motnje ravnotežja in pogosto trpijo zaradi omejene gibljivosti. Niso redki nelagodje v očeh in ušesih, kar vodi do izgube sluha ali vidnih težav. Kakovost življenja pacienta znatno zmanjša Joubertov sindrom.
S pomočjo različnih terapij lahko Joubertov sindrom omejimo in zdravimo. Vzročne obravnave žal ni mogoče izvesti. V nujnih primerih je mogoče izvesti tudi zasilno prezračevanje, če primanjkuje sape. Pri samem zdravljenju ni posebnih zapletov. Na splošno ni mogoče predvideti, ali se bo Joubertov sindrom zmanjšala življenjska doba bolnika.
Kdaj morate iti k zdravniku?
Pričakovana mati mora med nosečnostjo sodelovati pri vseh razpoložljivih pregledih. Pri pregledih se pregleda zdravstveno stanje nosečnice in nerojenega otroka. Ker je Joubertov sindrom mogoče diagnosticirati že v 18. tednu nosečnosti, je priporočljivo uporabiti preventivne zdravstvene preglede, ki jih priporočajo zdravstvene zavarovalnice. Poleg tega, če je v zgodovini starševskih prednikov genska napaka, je na splošno priporočljivo genetsko svetovanje in pregled.
V malo verjetnosti, da v maternici niso ugotovili nepravilnosti, takoj po porodu opravijo samodejni pregledi pri porodničarjih in pediatrih. Med temi pregledi lahko odkrijemo motnje dihanja. Če starši otroka opazijo kakršna koli nenavadna odstopanja, ki so bila prej odkrita, je treba o opažanjih razpravljati z zdravnikom. Če obstajajo fizične posebnosti, kratka rast ali deformacije, se je treba posvetovati z zdravnikom.
Če se v neposredni primerjavi z otroki iste starosti opazijo jezikovne težave ali duševna nerazvitost, se je treba posvetovati z zdravnikom. Za razjasnitev vzroka so potrebne preiskave. Prej ko je postavljena diagnoza, se lahko začne podpirati prej zgodnje ciljno zdravljenje. Zato se je treba ob prvem znaku nepravilnosti posvetovati z zdravnikom.
Zdravljenje in terapija
Starši so upravičeni do genetskega svetovanja. Možnosti zdravljenja so tako raznolike, kot so različni vzroki za to bolezen. V primeru motenj motoričnega razvoja in hipotenzije pridejo v poštev izobraževalni programi, jezik, poklicna in poklicna terapija, ki lahko ugodno vplivajo na potek bolezni.
Prizadetim z nenormalnimi vzorci dihanja je mogoče zagotoviti tudi substitucijo kisika ali prezračevanje. Bolniki z blagimi simptomi imajo pozitivno prognozo. Močno prizadete paciente mora skrbeti strokovni referenčni center.
Napovedi in napoved
Prognoza za Joubertov sindrom je slaba. Ta sindrom je genetska motnja. S sedanjimi medicinskimi, znanstvenimi in pravnimi zahtevami tega ni mogoče pozdraviti. Raziskovalcem in zdravnikom zakonsko ni dovoljeno spreminjati genetskih stanj človeka s posegi. Zaradi tega je zdravljenje usmerjeno v uporabo terapij, katerih namen je izboljšati obstoječo kakovost življenja. Brez uporabe zdravstvene oskrbe se bolnikovo počutje še dodatno zmanjša.
Prej je sindrom mogoče diagnosticirati in zdraviti, boljši bodo rezultati. V nujnih primerih je indicirano zasilno prezračevanje zadevne osebe, sicer lahko bolnik predčasno umre. Čeprav se številne terapije sestavljajo in uporabljajo v individualnem načrtu zdravljenja, lahko obstoječa bolezen vodi do sekundarnih motenj. Te poslabšajo splošno prognozo.
Obstoječe funkcionalne motnje ali druge omejitve gibanja lahko privedejo do duševnih bolezni. Pri mnogih bolnikih se dokumentira začasna ali trdovratna depresija, nihanje razpoloženja ali spremembe osebnosti. To predstavlja dodatno breme za zadevno osebo in okolje, saj lahko vsakdanje življenje bolnika z Joubertovim sindromom obvladujemo le z zadostno pomočjo in podporo svojcev. Motnje ravnotežja in ataksija s starostjo postajajo hujše.
preprečevanje
Ker natančna genetska vzrok še ni dokončno določena, preventivnih ukrepov v kliničnem smislu ni. Edini način za preprečevanje nepravilnosti v človeškem organizmu je vodenje zdravega načina življenja.
Porodna oskrba
V večini primerov pacient z Joubertovim sindromom nima na voljo neposrednih ali posebnih nadaljnjih možnosti, tako da je prizadeta oseba odvisna predvsem od hitre in predvsem zgodnje diagnoze bolezni. Prej ko bolezen prepoznamo, boljši bo nadaljnji potek običajno. Zato je priporočljivo, da se ob prvih simptomih in znakih obrnete na zdravnika.
S to boleznijo je prizadeta oseba običajno odvisna od intenzivne nege in terapije, ki lahko omili simptome. Pomoč in podpora staršev in bližnjih sorodnikov je prav tako zelo potrebna, da bi prizadeti omogočil normalno življenje. Pogosto lahko vaje iz fizioterapije ali fizioterapije izvajate tudi v svojem domu, kar lahko omili simptome.
Simptomov ni mogoče vedno ublažiti v celoti. Stik z drugimi, ki trpijo zaradi Joubertovega sindroma, je lahko tudi zelo koristen, saj ni redko, da se izmenjujejo informacije. S to boleznijo se življenjska doba praviloma ne zmanjša.
To lahko storite sami
Joubertov sindrom je neozdravljiv in tudi vsakodnevna pomoč je težka. Simptomi prirojene bolezni so v večini primerov neizogibni. Kljub temu je možno, da se bodo nekateri ublažili.
Ker je pri prizadetih dihanje še posebej moteno, je to izhodišče. Optimizirana klima v sobi je lahko v pomoč. Suh ogrevalni zrak lahko poslabša težave z dihanjem. Prehladen zrak ima enak učinek. V idealnem primeru je temperatura v prostoru okoli 20 ° C, vlažnost pa okoli 50 odstotkov. Zlasti sobne rastline lahko prispevajo k optimalni sobni klimi. Lahko pa v prostor položite tudi vlažne brisače, da vlažnost ostane na želeni ravni. Klima v zaprtih prostorih je mogoče spremljati s higrometerom. Drugo izhodišče, ki cilja tudi na dihanje, so dihalne vaje. Redna uporaba izboljša dojemanje sicer samodejnega postopka. Na ta način lahko preprečite prehitro dihanje in dihanje pavze.
Smiselno je tudi, če prizadeti ne spijo sami v sobi. Sorodniki lahko opazijo pavze pri dihanju med spanjem in bolnika zbudijo ali spodbudijo k dihanju. A to je le previdnost.



.jpg)
.jpg)